Descubre cuánto tiempo puede estar una persona en terapia intensiva: Todas las claves y datos relevantes para entender su proceso
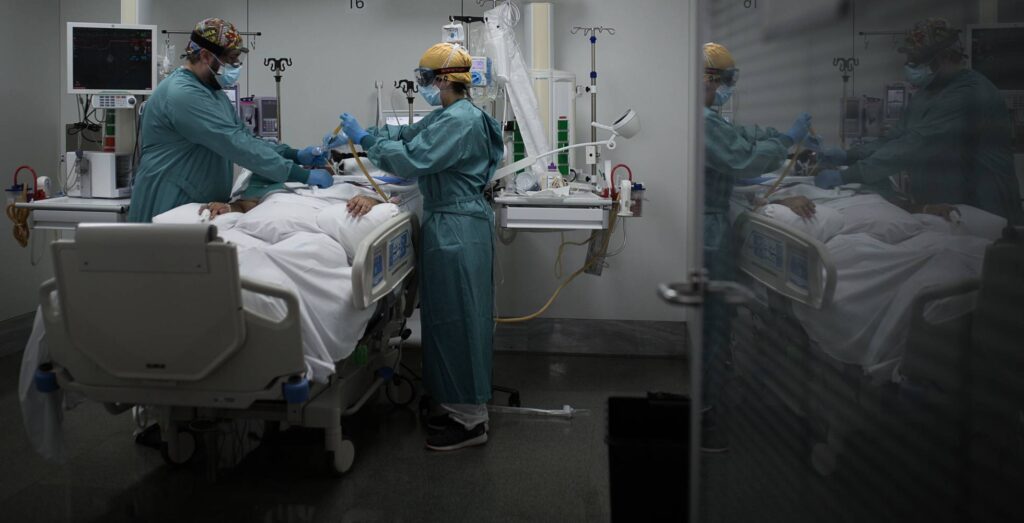
La terapia intensiva es una unidad especializada en el cuidado y tratamiento de pacientes críticamente enfermos. En esta área se brinda atención médica altamente especializada y monitoreo continuo para garantizar la estabilidad y recuperación de los pacientes. Sin embargo, muchas personas se preguntan cuánto tiempo puede estar una persona en terapia intensiva y cómo funciona este proceso.
Analizaremos las claves y datos relevantes sobre el tiempo que una persona puede pasar en terapia intensiva. Exploraremos los factores que influyen en la duración de la estadía, los cuidados que se brindan durante este período y las posibles complicaciones que pueden surgir. Además, también abordaremos los criterios de alta y los pasos posteriores al alta de terapia intensiva.
- Qué es la terapia intensiva y cuál es su objetivo principal
- Cuánto tiempo puede estar una persona en terapia intensiva
- Cómo se determina la duración de la estancia en terapia intensiva
- Cuáles son los factores que pueden influir en el tiempo de internación en terapia intensiva
- Cuál es la importancia del equipo médico en el periodo de terapia intensiva
- Qué tipo de tratamientos se aplican durante la estancia en terapia intensiva
- Cuáles son las complicaciones habituales que pueden prolongar la estancia en terapia intensiva
- Qué medidas se toman para garantizar la seguridad y comodidad del paciente en terapia intensiva
- Cuándo se considera que un paciente está listo para ser dado de alta de terapia intensiva
- Cuál es el papel de los familiares y seres queridos durante la estancia en terapia intensiva
- ¿Qué cuidados se deben tener después de salir de terapia intensiva?
Qué es la terapia intensiva y cuál es su objetivo principal
La terapia intensiva, también conocida como unidad de cuidados intensivos (UCI) o unidad de cuidados críticos (UCC), es una área especializada en los hospitales que se encarga de brindar atención y monitorización continua a los pacientes más graves. Su principal objetivo es proporcionar un nivel de cuidado intensivo y especializado a aquellos pacientes que requieren un cuidado constante debido a enfermedades graves, lesiones traumáticas o recuperación postoperatoria.
En la terapia intensiva, los pacientes son atendidos por un equipo multidisciplinario de profesionales altamente capacitados, como médicos intensivistas, enfermeros especializados, terapeutas respiratorios, entre otros. Estos profesionales trabajan en conjunto para garantizar el mejor tratamiento y vigilancia de los pacientes en estado crítico.
Funciones principales de la terapia intensiva
- Monitorización constante: Una de las principales funciones de la terapia intensiva es llevar a cabo una monitorización continua de los signos vitales y otros parámetros clave como la presión arterial, el ritmo cardíaco, el nivel de oxígeno en sangre, entre otros. Esto permite detectar cualquier cambio o deterioro en la salud del paciente de manera temprana y tomar las medidas necesarias para su estabilización.
- Asistencia respiratoria: En aquellos casos en los que el paciente tiene dificultades para respirar de manera adecuada, la terapia intensiva se encarga de brindar asistencia respiratoria mediante el uso de dispositivos como ventiladores mecánicos. Esto ayuda a mantener una correcta oxigenación y ventilación de los pulmones.
- Soporte hemodinámico: En los casos en los que la función cardiovascular del paciente esté comprometida, la terapia intensiva brinda el soporte necesario para mantener una adecuada circulación sanguínea. Esto puede incluir la administración de medicamentos para regular la presión arterial, la monitorización constante del gasto cardíaco, entre otros.
- Control del dolor y sedación: La terapia intensiva también se encarga de controlar y aliviar el dolor de los pacientes, así como de proporcionar una adecuada sedación cuando es necesario. Esto contribuye a mejorar el confort y bienestar del paciente durante su estancia en la unidad.
Cuánto tiempo puede estar una persona en terapia intensiva
Una de las preguntas más comunes cuando un ser querido se encuentra en terapia intensiva es cuánto tiempo puede llegar a permanecer en dicha unidad. La duración de la estancia en terapia intensiva varía dependiendo de múltiples factores, como el diagnóstico inicial, la gravedad de la condición médica y la respuesta del paciente al tratamiento.
En general, la terapia intensiva está diseñada para brindar atención médica especializada y monitoreo constante a pacientes críticamente enfermos o lesionados. Los profesionales de la salud en la unidad de cuidados intensivos (UCI) trabajan arduamente para estabilizar al paciente y tratar la enfermedad subyacente o las lesiones graves.
Factores que influyen en la duración de la estancia en terapia intensiva
No existe una respuesta única o universal a la pregunta de cuánto tiempo puede estar una persona en terapia intensiva, ya que cada paciente y situación son distintos. Sin embargo, hay varios factores que pueden influir en la duración de la estancia en UCI.
1. Gravedad de la enfermedad o lesión: Los pacientes con afecciones médicas o lesiones más graves suelen requerir un período más prolongado en terapia intensiva. En algunos casos, pueden necesitar ventilación mecánica o soporte vital durante varios días o semanas.
2. Respuesta al tratamiento: La rapidez con la que el paciente responde al tratamiento puede determinar la duración de su estancia en terapia intensiva. Si el paciente muestra mejoras significativas y se estabiliza rápidamente, es posible que se le pueda trasladar a una unidad de cuidados intermedios o incluso darle el alta.
3. Complicaciones adicionales: Algunos pacientes pueden experimentar complicaciones durante su estancia en terapia intensiva, como infecciones o problemas respiratorios. Estas complicaciones pueden retrasar la recuperación y extender el tiempo necesario en UCI.
4. Necesidad de monitoreo continuo: En ocasiones, aunque la condición del paciente se haya estabilizado, puede ser necesario mantenerlo en terapia intensiva para asegurar un monitoreo constante y garantizar una transición segura a una unidad de atención menos intensiva.
Pronóstico y evalución continua
La evaluación médica continua es crucial para determinar la duración de la estancia en terapia intensiva. Los profesionales de la salud en la UCI monitorean y evalúan constantemente la evolución del paciente, ajustando los tratamientos y las intervenciones según sea necesario.
Es importante tener en cuenta que cada caso es único y que la duración de la estancia en terapia intensiva puede variar ampliamente. Algunos pacientes pueden requerir solo unas pocas horas o días en UCI, mientras que otros pueden necesitar semanas e incluso meses de atención especializada.
La pregunta sobre cuánto tiempo puede estar una persona en terapia intensiva no tiene una respuesta definitiva y depende de varios factores. Los médicos y el equipo de atención médica determinarán la duración más adecuada para cada paciente, brindando la atención necesaria para su recuperación y bienestar.
Cómo se determina la duración de la estancia en terapia intensiva
La duración de la estancia en terapia intensiva para una persona puede variar significativamente dependiendo de varios factores. Estos incluyen la gravedad de la condición médica, el tipo de tratamiento requerido, la respuesta del paciente al tratamiento y la presencia de complicaciones adicionales.
En general, el objetivo principal de la terapia intensiva es proporcionar atención médica especializada y constante a pacientes que se encuentran críticamente enfermos o gravemente lesionados. El equipo médico de la unidad de cuidados intensivos (UCI) trabaja arduamente para estabilizar y tratar al paciente, con el objetivo de mejorar su estado de salud y eventualmente transferirlo a una unidad de cuidados menos intensivos o a un área de atención especializada.
Gravedad de la condición médica
La duración de la estancia en terapia intensiva está directamente relacionada con la gravedad de la condición médica del paciente. Si un paciente tiene una enfermedad o lesión grave que requiere intervenciones médicas complejas y continuas, es probable que permanezca en terapia intensiva durante un período prolongado.
Por otro lado, si el paciente sufre una enfermedad menos grave o se recupera rápidamente de una cirugía, es posible que la estancia en terapia intensiva sea más corta y pueda ser transferido a una unidad de cuidado menos intensivo antes.
Tipo de tratamiento requerido
El tipo de tratamiento necesario también impacta la duración de la estancia en terapia intensiva. Algunos pacientes pueden requerir tratamientos más invasivos, como ventilación mecánica o soporte vital artificial, lo que puede prolongar su estadía en la UCI. Otros pacientes pueden necesitar cirugías adicionales o procedimientos médicos complejos antes de ser considerados estables para la transferencia a otra área de atención.
Es importante tener en cuenta que los tratamientos utilizados en terapia intensiva son específicos para cada paciente y están diseñados para abordar sus necesidades individuales. Esto significa que la duración de la estancia en terapia intensiva puede variar incluso entre pacientes con condiciones médicas similares.
Respuesta del paciente al tratamiento
La respuesta del paciente al tratamiento es otro factor crucial que determina la duración de la estancia en terapia intensiva. Cada individuo responde de manera diferente a los tratamientos médicos y algunos pueden mostrar mejoras más rápidas que otros.
Si un paciente muestra una buena respuesta al tratamiento y su condición mejora rápidamente, es posible que pueda ser transferido a una unidad de cuidado menos intensivo en menos tiempo. Sin embargo, aquellos que no responden bien al tratamiento y requieren intervenciones adicionales o presentan complicaciones pueden necesitar permanecer en terapia intensiva durante un período más largo.
Presencia de complicaciones adicionales
La presencia de complicaciones adicionales también puede influir en la duración de la estancia en terapia intensiva. Si un paciente experimenta complicaciones relacionadas con su condición médica subyacente o debido a los tratamientos recibidos, es posible que necesite una atención especializada adicional en la UCI.
Las complicaciones pueden retrasar el proceso de recuperación y prolongar la estancia en terapia intensiva. Es responsabilidad del equipo médico evaluar y tratar eficientemente cualquier complicación que surja durante el tratamiento del paciente para garantizar su bienestar y avanzar hacia una eventual transferencia a otra área de atención.
La duración de la estancia en terapia intensiva varía dependiendo de diversos factores, incluyendo la gravedad de la condición médica, el tipo de tratamiento requerido, la respuesta del paciente al tratamiento y la presencia de complicaciones adicionales. Es importante recordar que cada caso es único y el equipo médico toma decisiones basadas en las necesidades individuales del paciente para brindar la mejor atención posible.
Cuáles son los factores que pueden influir en el tiempo de internación en terapia intensiva
El tiempo de internación en terapia intensiva puede variar significativamente según varios factores. A continuación, vamos a explorar algunos de los factores más comunes que pueden influir en la duración de la estadía de un paciente en la unidad de cuidados intensivos:
1. Gravedad y tipo de enfermedad
La gravedad y el tipo de enfermedad son determinantes clave en la duración del período de internación en terapia intensiva. Infecciones graves, lesiones traumáticas severas, enfermedades crónicas debilitantes y cirugías complejas suelen requerir una estancia más prolongada en esta unidad. En general, cuanto más grave sea la afección del paciente, mayor será el tiempo necesario para estabilizarlo y recuperarlo.
2. Respuesta al tratamiento
La respuesta del paciente al tratamiento también puede influir en la duración de su estadía en terapia intensiva. Algunos pacientes pueden responder favorablemente y mostrar mejoras significativas en un corto período de tiempo, lo que les permite ser transferidos a una unidad de cuidados intermedios o incluso dar de alta. Sin embargo, aquellos que no responden tan rápidamente al tratamiento pueden requerir una atención más prolongada en la unidad de cuidados intensivos hasta que se logre una estabilización adecuada.
3. Complicaciones adicionales
Las complicaciones adicionales durante la hospitalización en terapia intensiva también pueden prolongar el tiempo de internación. Estas complicaciones pueden incluir infecciones secundarias, reacciones adversas a medicamentos, falla orgánica múltiple u otras complicaciones específicas de la enfermedad del paciente. Estas situaciones pueden requerir tratamientos adicionales y atención especializada, lo que conlleva una mayor permanencia en la unidad.
4. Soporte vital continuo
En algunos casos, los pacientes pueden necesitar soporte vital prolongado en terapia intensiva, como ventilación mecánica o diálisis. Estos procedimientos pueden ser necesarios para mantener las funciones vitales y permitir que el organismo se recupere adecuadamente. El tiempo de internación se alargará hasta que el paciente pueda tolerar la retirada gradual de estos dispositivos y se estabilice sin ellos.
5. Recursos disponibles
Los recursos disponibles en la institución también pueden influir en la duración de la estadía del paciente en terapia intensiva. La disponibilidad de profesionales de la salud, equipos médicos especializados y camas en terapia intensiva puede afectar directamente la capacidad de atención y la velocidad de recuperación del paciente. En áreas donde los recursos son limitados, los tiempos de espera para ser transferido o recibir ciertos tratamientos pueden ser más largos, prolongando así la estancia requerida en la unidad.
El tiempo de internación en terapia intensiva depende de múltiples factores, como la gravedad y tipo de enfermedad, la respuesta al tratamiento, las complicaciones adicionales, el soporte vital continuo y los recursos disponibles en la institución. Cada paciente es único y su tiempo de estadía en la unidad se determinará según su situación clínica específica.
Cuál es la importancia del equipo médico en el periodo de terapia intensiva
El equipo médico juega un papel fundamental en el periodo de terapia intensiva y es clave para garantizar la supervivencia y recuperación de los pacientes. Este equipo está compuesto por diferentes profesionales de la salud, incluyendo médicos especialistas en cuidados intensivos (intensivistas), enfermeras especializadas en terapia intensiva, técnicos en cuidados intensivos y otros miembros del personal de apoyo.
La función principal del equipo médico en terapia intensiva es brindar una atención médica especializada y continua a pacientes críticamente enfermos. Esto implica la monitorización constante de los signos vitales, la administración de medicamentos, la realización de procedimientos invasivos, como intubación o colocación de catéteres, y la toma de decisiones rápidas y precisas en situaciones de emergencia.
Roles y responsabilidades dentro del equipo médico
Dentro del equipo médico de terapia intensiva, cada miembro tiene roles y responsabilidades específicas que contribuyen al cuidado global del paciente. A continuación, se detallan algunos de los principales roles dentro de este equipo:
- Intensivista: es el médico especialista a cargo de la unidad de terapia intensiva y tiene la responsabilidad de tomar decisiones médicas cruciales, coordinar el plan de tratamiento y supervisar al resto del equipo médico.
- Enfermera de cuidados intensivos: es la encargada de proporcionar cuidados directos al paciente, realizar evaluaciones periódicas, administrar medicamentos, monitorizar signos vitales y comunicarse con el médico a cargo sobre cualquier cambio en el estado del paciente.
- Técnico de cuidados intensivos: asiste a las enfermeras y al médico en la realización de procedimientos, se encarga del mantenimiento de equipos médicos, y está preparado para proporcionar soporte básico en situaciones de emergencia.
- Especialistas consultores: en ocasiones, se requiere la consulta de especialistas en otras áreas de la medicina, como cardiólogos, neumólogos o infectólogos, para brindar una atención integral al paciente.
Importancia de la comunicación y colaboración
La comunicación y la colaboración son aspectos cruciales dentro del equipo médico de terapia intensiva. La transmisión eficaz de información entre los diferentes miembros del equipo es esencial para evitar errores, garantizar la calidad de la atención y mejorar los resultados clínicos del paciente.
Además, la colaboración entre el equipo médico y el paciente, así como con sus familiares, es fundamental para brindar un apoyo emocional adecuado y promover la toma de decisiones compartidas. Esto implica informar a los pacientes y a sus seres queridos sobre su condición médica, explicar los planes de tratamiento y escuchar sus preocupaciones o preferencias.
El equipo médico en el periodo de terapia intensiva cumple un papel fundamental en el cuidado y recuperación de los pacientes críticamente enfermos. Su labor multidisciplinaria, junto con la comunicación y colaboración efectiva, son elementos clave para asegurar una atención médica de calidad y óptimos resultados clínicos.
Qué tipo de tratamientos se aplican durante la estancia en terapia intensiva
En la unidad de terapia intensiva, se aplican diversos tipos de tratamientos para brindar el cuidado adecuado a los pacientes. Estos tratamientos pueden variar según las necesidades específicas de cada paciente y la gravedad de su condición médica.
1. Soporte vital
El soporte vital es esencial en la terapia intensiva para mantener las funciones vitales de un paciente que no puede hacerlo por sí mismo. Esto incluye la administración de oxígeno a través de una máscara o tubo endotraqueal, la monitorización constante del ritmo cardíaco y de la presión arterial, así como la administración de fluidos intravenosos.
2. Monitorización continua
La monitorización continua es fundamental para evaluar la evolución del paciente y detectar cualquier cambio en su estado de salud. Durante la estancia en terapia intensiva, se utilizan diferentes tipos de monitores para controlar el ritmo cardíaco, la presión arterial, la saturación de oxígeno en la sangre y la temperatura corporal.
3. Medicamentos y analgésicos
Los medicamentos se utilizan ampliamente en la terapia intensiva para controlar el dolor, reducir la inflamación, prevenir infecciones y mantener estables las funciones vitales. Además de los medicamentos, se pueden administrar analgésicos para aliviar el dolor y sedantes para mantener al paciente calmado y relajado.
4. Terapia respiratoria
En los casos en los que el paciente presenta dificultades respiratorias, se puede recurrir a la terapia respiratoria. Esta incluye técnicas como la ventilación mecánica, en la cual se utiliza un respirador para suministrar aire a los pulmones del paciente, y la fisioterapia respiratoria, que consiste en ejercicios para fortalecer los músculos respiratorios y mejorar la capacidad pulmonar.
5. Cuidados especializados
En la terapia intensiva, el equipo médico está altamente capacitado para brindar cuidados especializados a los pacientes. Estos cuidados pueden incluir drenajes de líquidos, curaciones de heridas, colocación de catéteres y sondas, entre otros procedimientos necesarios para garantizar la recuperación del paciente.
6. Terapias complementarias
Además de los tratamientos médicos convencionales, también se pueden utilizar terapias complementarias en la terapia intensiva. Esto incluye técnicas como la musicoterapia, la terapia ocupacional y la terapia física, las cuales ayudan a promover la rehabilitación y mejorar la calidad de vida del paciente durante su estancia en la unidad de cuidados intensivos.
7. Apoyo psicológico
La terapia intensiva no solo se enfoca en el aspecto físico del paciente, sino también en su bienestar emocional y mental. Es común que se brinde apoyo psicológico a los pacientes y sus familias, a través de profesionales especializados que les ofrecen contención emocional, información sobre su condición médica y estrategias para manejar el estrés y la ansiedad durante este proceso.
En la terapia intensiva se aplican diferentes tratamientos que van desde el soporte vital hasta la terapia complementaria y el apoyo psicológico. Estos tratamientos están diseñados para garantizar la estabilidad del paciente, promover su recuperación y brindarle la atención integral que necesita en esta etapa crítica de su salud.
Cuáles son las complicaciones habituales que pueden prolongar la estancia en terapia intensiva
La estancia en terapia intensiva puede ser prolongada debido a varias complicaciones habituales que pueden surgir durante el tratamiento de un paciente. A continuación, presentamos algunas de las complicaciones más comunes:
Infecciones
Las infecciones son una de las principales complicaciones que pueden prolongar la estancia en terapia intensiva. Los pacientes hospitalizados, especialmente aquellos que tienen dispositivos médicos como sondas o catéteres, corren un mayor riesgo de contraer infecciones. Estas infecciones pueden requerir tratamientos prolongados con antibióticos y otras medidas para controlarlas y pueden retrasar la recuperación del paciente.
Problemas respiratorios
Los problemas respiratorios son otra complicación común en la terapia intensiva. Los pacientes que requieren ventilación mecánica pueden tener dificultades para respirar por sí mismos y necesitar asistencia durante un período prolongado. La duración de la estancia en terapia intensiva puede depender de la capacidad del paciente para respirar de manera independiente nuevamente.
Fallo orgánico
El fallo orgánico es una complicación grave que puede afectar a diferentes sistemas del cuerpo, como los pulmones, el corazón, los riñones o el hígado. Cuando uno o varios órganos no funcionan correctamente, el paciente puede requerir soporte adicional, como diálisis o medicamentos específicos, lo que puede prolongar su estadía en cuidados intensivos.
Complicaciones postoperatorias
Después de una cirugía, es posible que algunos pacientes presenten complicaciones que requieran una vigilancia y atención médica más intensiva durante un periodo prolongado. Estas complicaciones pueden surgir debido a la propia cirugía, como sangrado excesivo, infecciones o problemas de cicatrización de heridas.
Estado de conciencia alterado
Algunos pacientes pueden experimentar cambios en su estado de conciencia debido a condiciones médicas subyacentes o al uso de medicamentos sedantes. Esto puede dificultar el proceso de recuperación del paciente y prolongar su estancia en terapia intensiva hasta que su estado de conciencia se estabilice.
En general, la duración de la estancia en terapia intensiva varía según el paciente y la gravedad de su condición médica. Las complicaciones mencionadas anteriormente son solo algunas de las razones por las que un paciente puede pasar más tiempo en cuidados intensivos. Es importante que el equipo médico evalúe continuamente al paciente y realice los tratamientos necesarios para optimizar su recuperación y minimizar la duración de su estadía en terapia intensiva.
Qué medidas se toman para garantizar la seguridad y comodidad del paciente en terapia intensiva
La terapia intensiva es un área especializada de un hospital o clínica que brinda atención médica y cuidados avanzados a pacientes que se encuentran en estado crítico o que necesitan vigilancia y monitorización constante. Es importante destacar que durante el tiempo que una persona permanece en terapia intensiva, se toman una serie de medidas para garantizar la seguridad y comodidad del paciente.
Una de las principales medidas es contar con un equipo multidisciplinario de profesionales de la salud altamente capacitados, como médicos intensivistas, enfermeras, técnicos y personal de apoyo. Estos profesionales trabajan en conjunto para proporcionar un cuidado integral y personalizado a cada paciente.
En cuanto a las instalaciones, las unidades de terapia intensiva cuentan con camas especiales diseñadas específicamente para garantizar la comodidad del paciente. Estas camas suelen tener funciones ajustables que permiten cambiar la posición del paciente y ofrecer soporte adecuado a sus necesidades. Además, se utilizan colchones antiescaras para prevenir y tratar úlceras por presión, especialmente en pacientes que pasan mucho tiempo en cama.
La seguridad del paciente también se asegura mediante la monitorización continua de parámetros vitales, como el ritmo cardíaco, la presión arterial, la frecuencia respiratoria y la temperatura corporal. Los equipos tecnológicos utilizados en terapia intensiva permiten una monitorización precisa y en tiempo real de estos valores, lo que permite detectar cualquier anomalía de manera temprana.
Además, se implementan estrictas medidas de higiene y control de infecciones en las unidades de terapia intensiva. Esto incluye la limpieza y desinfección regular de las instalaciones, el uso correcto de barreras de protección (tales como guantes, mascarillas y batas) por parte del personal, y la promoción de una adecuada higiene de manos.
En cuanto a la alimentación de los pacientes en terapia intensiva, se suele utilizar una nutrición enteral o parenteral según la situación clínica de cada paciente. La nutrición enteral implica administrar alimentos líquidos o triturados a través de sonda nasogástrica o gastrostomía, mientras que la nutrición parenteral consiste en suministrar nutrientes directamente en el torrente sanguíneo a través de una vía venosa.
Por último, es importante mencionar que en terapia intensiva se realizan constantemente evaluaciones médicas para monitorizar la evolución del paciente y ajustar el plan de cuidados según sea necesario. Esto implica realizar análisis de sangre, radiografías, ecografías u otros estudios complementarios para evaluar la respuesta del organismo al tratamiento y abordar cualquier complicación que pueda surgir.
La seguridad y comodidad del paciente son prioridades fundamentales en terapia intensiva. A través de un equipo multidisciplinario especializado, instalaciones adecuadas, monitorización constante, medidas de higiene estrictas, alimentación apropiada y evaluación médica continua, se busca brindar la mejor atención posible a los pacientes críticos o en estado grave.
Cuándo se considera que un paciente está listo para ser dado de alta de terapia intensiva
Cuando un paciente ingresa a una unidad de terapia intensiva, su estado de salud es crítico y requiere cuidados médicos especializados las 24 horas del día. Sin embargo, el objetivo final de la terapia intensiva es lograr que el paciente se recupere lo suficiente como para ser dado de alta y continuar su tratamiento fuera de la unidad.
El momento en que un paciente está listo para ser dado de alta de terapia intensiva puede variar dependiendo de diversos factores, como la gravedad de su enfermedad o lesión, su respuesta al tratamiento, y la disponibilidad de recursos médicos y de atención posterior.
En general, se considera que un paciente está listo para ser dado de alta de terapia intensiva cuando:
- Ha superado la fase aguda de su enfermedad o lesión.
- Sus signos vitales se han estabilizado dentro de parámetros normales.
- Su condición general ha mejorado lo suficiente como para poder ser monitoreado en una unidad menos intensiva o incluso en una sala de hospitalización general.
- Ya no requiere cuidados e intervenciones médicas constantes.
Además de estos criterios médicos, el equipo médico también evaluará la capacidad del paciente para llevar a cabo actividades básicas de la vida diaria, como comer, moverse y comunicarse. Si el paciente aún requiere asistencia significativa en estas áreas, es posible que no se le dé de alta de terapia intensiva hasta que haya progresado lo suficiente en su recuperación.
Es importante tener en cuenta que incluso después de ser dado de alta de terapia intensiva, el paciente puede seguir requiriendo atención médica y rehabilitación adicional para continuar su proceso de recuperación. La duración total del tiempo en terapia intensiva puede variar ampliamente dependiendo de la enfermedad o lesión específica, así como de otros factores individuales.
Cuál es el papel de los familiares y seres queridos durante la estancia en terapia intensiva
Los familiares y seres queridos de una persona que se encuentra en terapia intensiva juegan un papel fundamental durante su estancia en esta unidad. Es importante tener en cuenta que la terapia intensiva es un lugar donde los pacientes se encuentran en estado crítico y requieren cuidados médicos especializados las 24 horas del día.
En primer lugar, es esencial que los familiares y seres queridos comprendan el estado de salud del paciente y estén al tanto de su evolución. Esto implica mantenerse informado sobre los procedimientos médicos que se le realizan, los resultados de los exámenes y cualquier cambio en su condición. Los médicos y el personal de enfermería pueden proporcionar información actualizada y responder a todas las dudas e inquietudes.
Además de recibir información médica, los familiares y seres queridos también pueden brindar apoyo emocional al paciente. La hospitalización en terapia intensiva puede ser una experiencia abrumadora y aterradora para el paciente, por lo que contar con el afecto y la compañía de sus seres queridos puede contribuir significativamente a su bienestar emocional.
Es importante recordar que, debido a las condiciones de ingreso y permanencia en terapia intensiva, puede haber restricciones en cuanto a la cantidad de visitas permitidas y los horarios establecidos. Esto tiene como objetivo garantizar la seguridad y la privacidad de todos los pacientes. Por lo tanto, es fundamental respetar y cumplir con las normas y regulaciones establecidas por el personal médico y de enfermería.
Otro aspecto relevante para los familiares y seres queridos es la comunicación con el equipo de salud. Es importante establecer una buena comunicación con los médicos y el personal de enfermería para poder expresar cualquier preocupación o necesidad que se pueda tener. Asimismo, es necesario seguir las recomendaciones y los consejos proporcionados por el equipo de salud para contribuir al bienestar del paciente.
La presencia y participación activa de los familiares y seres queridos durante la estancia de una persona en terapia intensiva es vital. No solo brindan apoyo emocional al paciente, sino que también pueden colaborar con el equipo médico y de enfermería al mantenerse informados, respetar las normas establecidas y asegurar una comunicación efectiva. En definitiva, el cuidado integral del paciente en terapia intensiva es un trabajo conjunto entre el personal de salud y los seres queridos.
¿Qué cuidados se deben tener después de salir de terapia intensiva?
Una vez que una persona sale de terapia intensiva, es importante seguir ciertos cuidados para garantizar su total recuperación. A continuación, se mencionan algunos aspectos clave a tener en cuenta:
Cuidado de las heridas y puntos de sutura
Si la persona ha sido sometida a cirugía o ha tenido heridas, es fundamental mantener una correcta higiene de las mismas. Se debe limpiar con cuidado siguiendo las indicaciones del médico y utilizar los productos adecuados para prevenir infecciones. Además, es necesario controlar la evolución de las heridas y estar atento/a a cualquier signo de complicación.
Alimentación adecuada
Es probable que durante el tiempo en terapia intensiva la persona haya estado recibiendo alimentación por vía intravenosa o sonda nasogástrica. Después de salir de terapia intensiva, se debe retomar una alimentación normal de manera gradual, respetando las indicaciones médicas. Es posible que se requiera de una dieta específica según las necesidades individuales de cada paciente.
Medicación y seguimiento médico
Es muy probable que después de salir de terapia intensiva, la persona deba continuar tomando determinada medicación para asegurar su recuperación completa. Es importante seguir rigurosamente las indicaciones del médico y acudir a las citas de seguimiento médico para evaluar el progreso y realizar ajustes en el tratamiento si es necesario.
Rehabilitación y terapia física
Dependiendo de la condición de la persona al salir de terapia intensiva, es posible que se requiera de terapia física o rehabilitación para recuperar la fuerza muscular y la movilidad. Esto puede implicar ejercicios específicos, sesiones de fisioterapia u otras terapias complementarias según las necesidades del paciente.
Cuidado emocional
Someterse a una estancia en terapia intensiva puede ser un proceso traumático tanto física como emocionalmente. Es fundamental brindar apoyo emocional adecuado a la persona después de salir de terapia intensiva. Esto puede implicar contar con el apoyo de un psicólogo, participar en grupos de apoyo o buscar actividades que ayuden a manejar el estrés y promover la salud mental.
Estilo de vida saludable
Después de salir de terapia intensiva, es importante adoptar un
El equipo médico evalúa varios factores, como la estabilidad hemodinámica y respiratoria, antes de considerar el alta de terapia intensiva.
Las personas que salen de terapia intensiva suelen requerir cuidados de rehabilitación y seguimiento médico para recuperarse completamente.
Sí, en algunos casos una persona puede requerir ser readmitida en terapia intensiva si su condición empeora o surge alguna complicación.
Entradas relacionadas